Bác sĩ Việt tại Nhật: Uống rượu đỏ mặt - nguy cơ ung thư cao nhưng ít ai biết để bỏ "nhậu"
Người Nhật không biết rằng đằng sau những cảnh nhậu tươi vui của người Việt lại là những thảm kịch xảy ra như cơm bữa - bao gồm cả những hậu quả tức thời lẫn những bi kịch dài lâu.
Phía sau của cảnh nhậu "tươi vui" mà người Nhật không biết
Mỗi khi dẫn các bác sĩ Nhật Bản về Việt Nam làm hội thảo giao lưu, tôi đều nghe nhận xét rằng ở người Việt ta thân thiện và quá yêu đời.
"Một, hai, ba, Zô!" "Ba, hai, một, Zô!" tưng bừng khắp sàn nhậu, từ chiều tà tới tối khuya. Họ cũng học ngay "Tới Huế!" là năm mươi phần trăm, "Tới Sài Gòn!" là uống trăm phần trăm; nói chung tất cả đều phấn khích với lòng hiếu khách của người Việt.
Tuy nhiên, ít người biết rằng đằng sau những cảnh nhậu tươi vui đó lại là những thảm kịch xảy ra như cơm bữa. Những tai nạn giao thông khủng khiếp liên quan tới bia rượu đang góp phần tạo ra gánh nặng cực lớn cho nhiều cá nhân, gia đình và toàn xã hội trên đất nước hình chữ S này.
Nhiều người Nhật không tin rằng ở Việt Nam uống rượu rồi vẫn có thể thản nhiên chạy xe máy, lái ô tô về nhà. Ở Nhật, nếu lái xe có hơi cồn (quá 0,15 mg/lít khí thở, tương đương 1 ly bia), người điều khiển phương tiện không chỉ bị phạt tù lên tới 3 năm và 500.000 Yen (khoảng 100 triệu đồng), mà người ngồi cùng xe, nhậu cùng bàn trước đó cũng có thể bị truy tố vì đã không ngăn cản một nguy cơ giết người.

Rượu bia không chỉ gây nên những hậu quả thảm khốc tức thời, nhãn tiền.
Rượu bia còn được xem là "sát thủ thầm lặng" vì liên quan tới nhiều loại ung thư .
Theo số liệu năm 2012, người ta ước tính rượu bia gây nên 5.5% tổng số ca ung thư mắc mới và 5.8% tổng số người chết vì ung thư trên toàn thế giới.
Những tổ chức uy tín như American Institute for Cancer Research (AICR) đã cảnh báo với đầy đủ bằng chứng rằng việc uống rượu bia là nguyên nhân gây nên gần 10 loại ung thư, như ung thư khoang miệng, hầu, họng, thực quản, dạ dày, gan, vú và đại trực tràng.
Cồn ethanol trong bia rượu và acetaldehyde, chất chuyển hóa từ ethanol sau khi vào cơ thể, đã được chứng minh là tác nhân trực tiếp gây bệnh ung thư trên nhiều mô hình động vật. Rượu bia cũng làm tăng thêm tỉ lệ ung thư khi dùng kèm với những hợp chất gây ung thư khác.
Dựa trên những bằng chứng khoa học đó, International Agency for Research on Cancer (IARC), một nhánh của Tổ chức y tế thế giới (WHO), đã liệt cồn là CHẤT GÂY UNG THƯ nhóm 1, cùng nhóm với amiang, benzene, chất phóng xạ uranium,…
Đáng chú ý hơn, một nghiên cứu gần đây đã kết luận rằng KHÔNG CÓ bất cứ mức uống rượu bia nào là có lợi cho sức khoẻ. Nhìn trên tổng thể, thức uống có cồn hoàn toàn KHÔNG CÓ LỢI cho sức khỏe, bất kể là uống ít hay nhiều.

Đỏ mặt khi uống rượu bia - dấu hiệu cảnh báo nguy cơ ung thư cao hơn thông thường
Liên quan tới ung thư, nhiều báo cáo đã cho thấy nguy cơ tử vong do căn bệnh này tăng đáng kể ở người uống rượu vừa (1.79 lần) và nhiều (3.63 lần). Trong số bệnh nhân ung thư thực quản/dạ dày, tiếp tục uống rượu có liên hệ với việc tăng 3 lần nguy cơ mắc thêm loại ung thư thứ hai và việc bỏ rượu có thể làm giảm nguy cơ đó. Một phân tích tổng hợp (meta-analysis) gần đây trên 209,597 người vượt qua bệnh ung thư đã cho thấy việc uống rượu làm tăng 8% nguy cơ tử vong, và 17% nguy cơ tái phát.
Ngoài ra, rượu bia còn gây nghiện và liên quan tới nguy cơ gặp biến chứng khi điều trị ung thư, tăng thời gian nằm viện, tăng chi phí y tế lẫn tỉ lệ tử vong. Vì những lý do này, một số bác sĩ ở Nhật đã từ chối mổ cho bệnh nhân nghiện rượu, vì nguyên nhân gây biến chứng không được loại trừ. Việc chữa ung thư do rượu cũng trở thành vô nghĩa nếu nguyên nhân chính gây bệnh không được triệt gốc.
Nhìn về Việt Nam, nhiều chuyên gia lo lắng với số liệu cho thấy mỗi người Việt Nam bình quân tiêu thụ 6,6 lít cồn một năm, tăng 74% so với 5 năm trước đó. Tỷ lệ đàn ông uống rượu bia ở Việt Nam thuộc hàng cao nhất thế giới và số người trẻ tuổi uống rượu bia cũng đang ngày càng gia tăng. Nhiều người gọi đấy là những "bệnh nhân ung thư dự bị".
Đáng lo ngại hơn, hiện tượng đỏ mặt khi uống rượu bia, một dấu hiệu cảnh báo nguy cơ ung thư CAO HƠN thông thường lại chưa được cộng đồng chú ý.
Theo nhiều nghiên cứu, người bị đỏ mặt khi uống rượu thường thuộc nhóm có men/enzyme aldehyde dehydrogenase-2 (ALDH2) yếu/bất hoạt, có chuyển hóa acetaldehyde chậm gây tích tụ acetaldehyde nhiều hơn trong cơ thể và sẽ dễ bị ung thư hơn do sự khuếch đại độc tính của chất này.
Người mặt đỏ khi dùng rượu bia sẽ dễ bị ung thư thực quản gấp 6-10 lần so với người không có phản ứng này nếu tiếp tục uống rượu. Số liệu cho thấy nếu vẫn uống nhiều rượu (>33 đơn vị/ tuần; 1 đơn vị tương đương 350 mL bia), nguy cơ này sẽ tăng tới 89 lần!
Đối với dân Châu Á, chuyện uống rượu đỏ mặt là phổ biến nhưng xem ra nguy cơ bị ung thư phải cần được lưu ý và lấy làm lý do "xin thông cảm cho bỏ nhậu"!
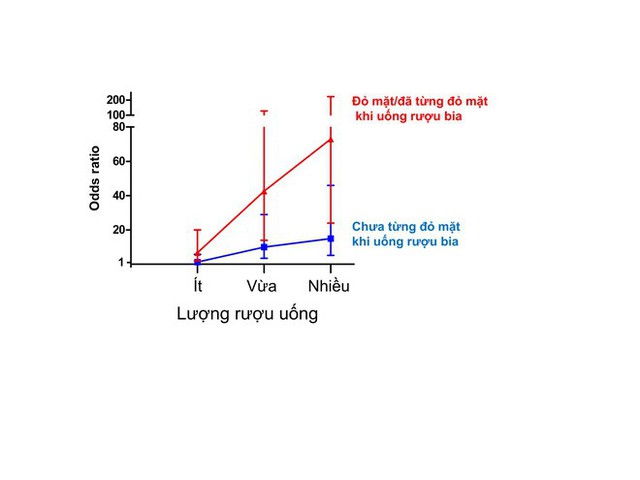
Khả năng mắc ung thư thực quản ở những người đỏ mặt khi uống rượu: Người đỏ mặt thì càng uống nhiều rượu càng dễ bị ung thư!
(PLoS Med. 2009 Mar 24;6(3): e50)
Từ số liệu dưới đây của nghiên cứu trên người mang kiểu gene ALDH2 *1/*2, nhiều bác sĩ còn ước lượng rằng nguy cơ bị ung thư đầu mặt cổ và thực quản đặc biệt cao (hơn 10 lần!) ở những người đỏ mặt khi dùng rượu.
Tỉ lệ Odds phản ánh nguy cơ mắc bệnh ở người mặt đỏ khi uống rượu | |
Ung thư đầu mặt cổ | 11.1 |
Ung thư thực quản | 12.5 |
Ung thư dạ dày | 3.5 |
Ung thư đại tràng | 3.4 |
Là bác sĩ chuyên khoa ung thư đường tiêu hóa, tôi thường chăm sóc cho những bệnh nhân đã từng uống rượu và nghe nhiều câu chuyện "ước gì…". Tiếc rằng, các bác sĩ điều trị chỉ đang loanh quanh dưới chân thác cố vớt người đuối nước, mà chưa đủ quyền năng cảnh báo, giúp ngăn chặn việc đi qua thác nước hiểm nguy.
Tôi cho rằng vai trò và ý nghĩa của y học dự phòng tại Việt Nam là rất lớn. Nếu cùng nhận thức rằng việc đầu tư phòng chống tác hại rượu bia 1 USD sẽ thu về lợi ích 7 USD (theo WHO), tôi nghĩ rằng sẽ có nhiều người biết điểm dừng trước khi "Một, Hai, Ba, Zô!"
Câu hỏi hữu ích giúp đánh giá người thuộc nhóm "dễ bị ung thư khi uống rượu"
Bảng hỏi về đỏ mặt dưới đây gồm 2 câu hỏi
(A) Bạn có xu hướng đỏ mặt ngay sau khi uống 1 cốc (180 ml) bia không?
(B) Bạn có xu hướng đỏ mặt do bia (lượng như trên) trong 1-2 năm đầu tiên sau khi bắt đầu uống bia không?
Nếu trả lời Có ở câu A hoặc B, người đó được xem là thuộc nhóm có men ALDH2 yếu và nên bỏ rượu! Bảng hỏi này đã được kiểm định với độ chính xác cao (độ nhạy 90% và độ đặc hiệu 88%).

Tài liệu tham khảo
1. LoConte NK, Brewster AM, Kaur JS, et al. Alcohol and Cancer: A Statement of the American Society of Clinical Oncology. J Clin Oncol. 2018 Jan 1;36(1):83-93.
2. van’t Veer P, Kampman E: Food, Nutrition, Physical Activity, and the Prevention of Cancer: A Global Perspective. Washington, DC, World Cancer Research Fund/American Institute for Cancer Research, 2007.
3. Li Y, Mao Y, Zhang Y, et al: Alcohol drinking and upper aerodigestive tract cancer mortality: A systematic review and meta-analysis. Oral Oncol 50:269-275, 2014.
4. Do KA, Johnson MM, Doherty DA, et al: Second primary tumors in patients with upper aerodigestive tract cancers: Joint effects of smoking and alcohol (United States). Cancer Causes Control 14:131-138, 2003.
5. Druesne-Pecollo N, Keita Y, Touvier M, et al: Alcohol drinking and second primary cancer risk in patients with upper aerodigestive tract cancers: A systematic review and meta-analysis of observational studies. Cancer Epidemiol Biomarkers Prev 23:324-331, 2014.
6. GBD 2016 Alcohol Collaborators. Alcohol use and burden for 195 countries and territories, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet. 2018 Sep 22;392(10152):1015-1035.
7. Yokoyama T, Yokoyama A, Kato H, et al. Alcohol flushing, alcohol and aldehyde dehydrogenase genotypes, and risk for esophageal squamous cell carcinoma in Japanese men. Cancer Epidemiol Biomarkers Prev. 2003 Nov;12(11 Pt 1):1227-33.
8. Yokoyama A, Muramatsu T, Ohmori T. Alcohol-related cancers and aldehyde dehydrogenase-2 in Japanese alcoholics. Carcinogenesis. 1998 Aug;19(8):1383-7.
9. Brooks PJ, Enoch MA, Goldman D, et al. The alcohol flushing response: an unrecognized risk factor for esophageal cancer from alcohol consumption. PLoS Med. 2009 Mar 24;6(3): e50.
10. Saving lives, spending less: a strategic response to noncommunicable diseases. World Health Organization; 2018 (WHO/NMH/NVI/18.8)
