Người phụ nữ đầu tiên chữa khỏi HIV: Khe cửa sinh sau hàng lớp những cánh cửa tử
Tại sao sau người đàn ông đầu tiên, chúng ta phải đợi 12 năm mới có người thứ hai nhiễm HIV được chữa khỏi? Còn sau người phụ nữ đầu tiên này, trung bình cứ 1 tuần sẽ có một người khỏi HIV giống cô ấy.

Mười năm về trước, một phụ nữ giấu tên ở Mỹ phát hiện ra mình nhiễm HIV. Giống như hàng chục nghìn bệnh nhân dương tính với virus khác ở Mỹ, bác sĩ đã kê cho người phụ nữ một loại thuốc kháng virus (ARV). Bệnh nhân sẽ phải uống thuốc mỗi ngày và duy trì cho đến suốt cuộc đời nếu không muốn tiến triển thành bệnh AIDS.
Nhưng 10 năm đã trôi qua, y học đã có những bước tiến quan trọng trong lĩnh vực điều trị HIV/AIDS. Người phụ nữ Mỹ đã ở vào đúng thời điểm, và đúng giao điểm của ba lĩnh vực quan trọng: điều HIV, ung thư và liệu pháp tế bào gốc.
Bốn năm sau nhiễm virus HIV, cô ấy tiếp tục phát hiện ra mình bị mắc một căn bệnh ung thư máu ác tính. Để điều trị, bác sĩ đã cho cô sử dụng một liệu pháp tế bào gốc mới phát triển. Liệu pháp tế bào gốc không chỉ giúp bệnh ung thư thuyên giảm, trong một tác dụng phụ có lợi, nó đã cứu người phụ nữ ra khỏi vũng lầy của HIV.
Bây giờ, cô ấy đã trở thành người thứ ba, nhưng là người phụ nữ đầu tiên trên thế giới chữa khỏi căn bệnh thế kỷ.

Một người phụ nữ giấu danh tính, có chủng tộc kết hợp ở Mỹ đã trở thành người phụ nữ đầu tiên trên thế giới được chữa khỏi HIV.
Không giống như hai bệnh nhân trước đó đều là những người đàn ông da trắng và được cấy ghép tế bào gốc tủy xương phù hợp với tổ tiên Bắc Âu, nữ bệnh nhân này là một người có chủng tộc hỗn hợp và chỉ cần nhận tế bào gốc từ cuống rốn trẻ sơ sinh.
Điều này tiếp tục đan thêm những giao lộ kỳ diệu mở ra nhiều lựa chọn điều trị cho bác sĩ và những bệnh nhân không may nhiễm HIV khác. Hãy thử nhìn lại:
Sau người đàn ông đầu tiên được chữa khỏi HIV, chúng ta đã phải đợi tới 12 năm để tìm thấy một người đàn ông thứ hai làm được điều đó. Nhưng sau người phụ nữ đầu tiên, chúng ta có thể chứng kiến ngay lập tức hàng chục người người được chữa khỏi HIV, từ cùng phương pháp cô ấy sử dụng trong năm tới.
Và đó sẽ là con số tiếp tục tính cho hàng năm, chứ không phải hàng thập kỷ như hai người đàn ông từng phải chờ đợi.
Tại giao lộ giữa HIV/AIDS và bệnh ung thư: Một khe cửa sinh sau hàng chuỗi những cánh cửa tử
HIV/AIDS vốn được coi là căn bệnh không thể chữa khỏi - không phải bởi chúng ta chưa có cách nào để làm điều đó, mà là bởi phương pháp chữa khỏi HIV hiện nay tiềm ẩn quá nhiều rủi ro và nguy hiểm.
Năm 2007, các nhà khoa học phát hiện một bệnh nhân HIV mắc ung thư máu dạng bạch cầu dòng tủy cấp tính (AML), sau khi được ghép tế bào gốc tủy sống để điều trị bệnh ung thư, anh ta cũng vô tình quét sạch được virus HIV ra khỏi cơ thể mình.
Bệnh bạch cầu dòng tủy cấp tính xảy ra khi các tế bào tạo máu phát triển bất thường, chúng tích tụ trong tủy xương và máu, cản trở quá trình sản sinh ra các tế bào máu bình thường khác.
Để điều trị căn bệnh này, bệnh nhân sẽ phải hóa trị, đôi khi kết hợp thêm xạ trị, để tiêu diệt toàn bộ các tế bào bạch cầu trong cơ thể.
Sau đó, các bác sĩ sẽ truyền sang cơ thể họ các tế bào gốc tạo máu mới từ người hiến tặng, để chúng sản sinh ra những tế bào bạch cầu trở lại. Các tế bào bạch cầu này sẽ mang gen của người hiến tặng tế bào gốc, trong đó có một gen quan trọng giúp họ kháng được virus HIV.
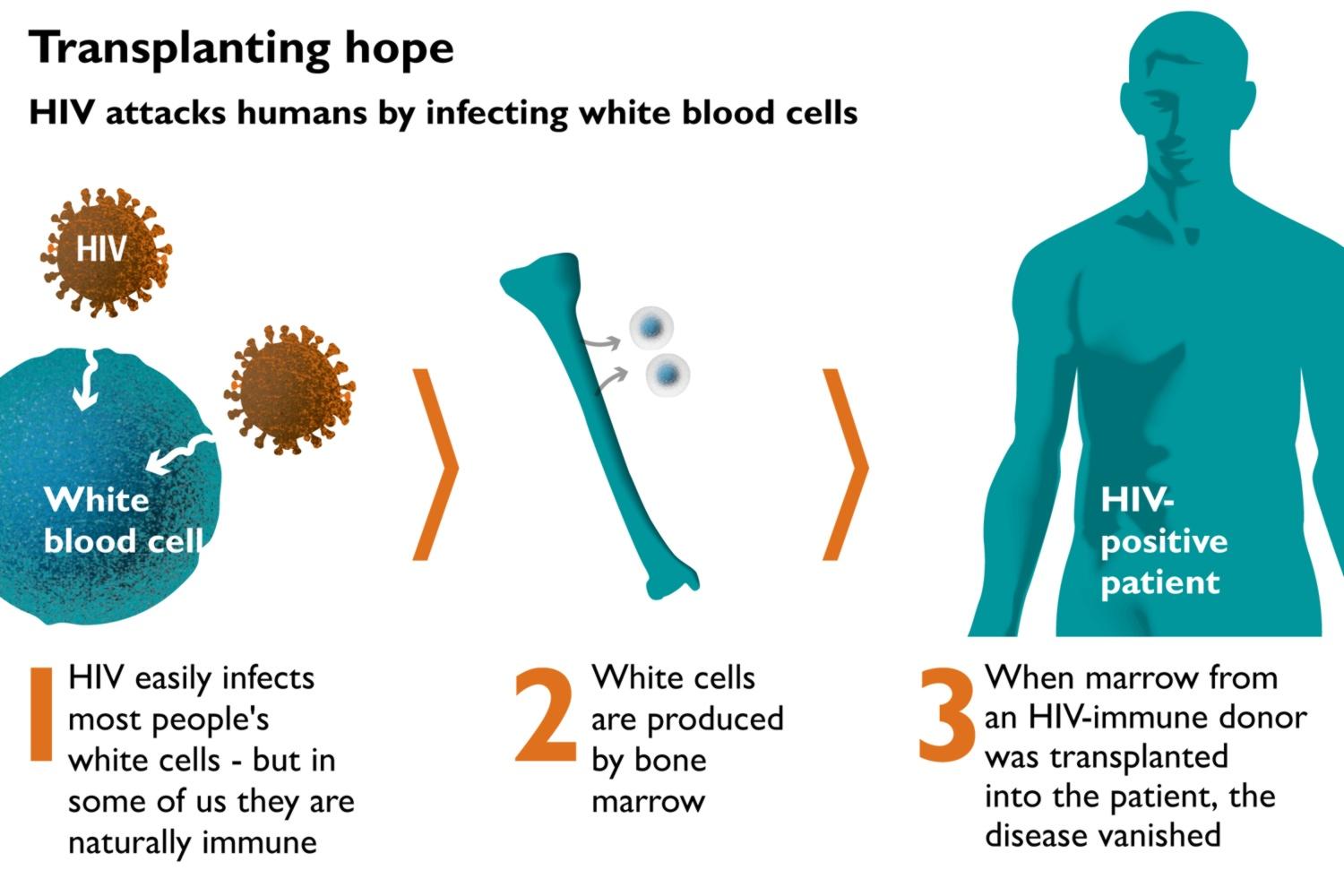
Cấy ghép tủy xương có thể chữa khỏi cho bệnh nhân HIV. Nhưng đó là một thủ thuật nguy hiểm và không phải ai cũng được lựa chọn thực hiện.
Về cơ bản, điều đó giống như bạn dùng hóa chất để tẩy sạch hệ miễn dịch ra khỏi cơ thể mình, sau đó thay thế nó bằng một hệ miễn dịch mới. Các tế bào bạch cầu cũng chính là nơi lưu trú của virus HIV, do đó, nếu bạn thay thế chúng bằng các tế bào bạch cầu mới chứa gen kháng HIV, bạn sẽ được chữa khỏi bệnh.
Nghe có vẻ giống khi bạn xóa đi rồi cài lại toàn bộ hệ điều hành cho một chiếc máy tính, virus trong quá trình đó cũng sẽ bị tiêu diệt. Thật đáng tiếc, con người là một cỗ máy sinh học vô cùng phức tạp, mà mỗi người đều có một hệ điều hành riêng chỉ phù hợp với mã gen của mình.
Việc bạn cấy ghép tế bào tủy xương từ người này sang người khác tiềm ẩn rủi ro lớn, khi các tế bào không tương thích, chúng có thể tấn công cơ thể người bệnh, thậm chí giết chết họ - một tình trạng được gọi là bệnh ghép vật chủ (GvHD).
Đó là lý do tại sao phương pháp này không được sử dụng rộng rãi cho tất cả các bệnh nhân HIV hiện thời. Hóa ra, để chữa khỏi căn bệnh của mình, họ phải bước qua rất nhiều cánh cửa tử ở ngay chính giao lộ giữa HIV và bệnh ung thư:
Thứ nhất, phương pháp ghép tế bào gốc tủy có rủi ro cao, vì vậy hiện chỉ được dùng cho các bệnh nhân ung thư máu, giai đoạn cuối và không còn biện pháp điều trị nào có ích với họ.
Thứ hai, họ phải tìm được người hiến tặng phù hợp. Đó không những phải là một người có gen di truyền gần với bệnh nhân, mà còn phải mang thêm một gen đặc biệt chống lại sự lây nhiễm của HIV.
Các tế bào gốc tủy của những người hiến tặng này phải có gen đột biến CCR5, để tạo ra các thụ thể chặn virus HIV xâm nhập tế bào bạch cầu trở lại. Các gen đột biến này chủ yếu chỉ có ở người Bắc Âu, với tỷ lệ chỉ khoảng 1%. Cứ 20.000 người hiến tặng tủy thì mới có 1 người phù hợp.
Cấy ghép tế bào gốc tủy xương có thể chữa được cả HIV và ung thư máu, nhưng không phải ai cũng tìm được tủy xương tương thích
Cuối cùng, ghép tế bào gốc tủy là một phương pháp điều trị "búa tạ". Như đã nói, nó đòi hỏi hóa trị liều cao để phá hủy toàn bộ bạch cầu, đặt bệnh nhân vào một ranh giới sống mong manh khi không có hệ miễn dịch bảo vệ cơ thể.
Tới 40% bệnh nhân trải qua quá trình ghép tế bào gốc tủy sẽ tử vong trong vòng 1 năm. Đó là lý do tại sao trong vòng hơn 1 thập kỷ, phương pháp này mới chỉ chữa khỏi được cho 2 bệnh nhân nhiễm HIV. Và họ đều là những người đàn ông, có tổ tiên hoặc được nhận tế bào gốc từ người Bắc Âu.
Số lượng bệnh nhân HIV được thử ghép tủy xương nhưng thất bại và đã tử vong là phần chìm của tảng băng mà chúng ta không thể thấy.
Người phụ nữ chọn đi qua một khe cửa hẹp hơn, nhưng đã mở ra một chương điều trị HIV/AIDS mới
Cũng giống như hai người đàn ông đã được chữa khỏi HIV trước đó, người phụ nữ trung niên muốn giấu danh tính (hiện được gọi là "bệnh nhân New York") cũng đã phải đi qua hàng lớp những cánh cửa tử.
Cô được xác định nhiễm HIV vào năm 2013 và đến năm 2017 mắc thêm bệnh ung thư máu dạng bạch cầu dòng tủy cấp tính (AML).
Đứng giữa giao điểm định mệnh này, người phụ nữ đã được chọn trở thành 1 trong số 25 bệnh nhân tham gia vào chương trình thử nghiệm của các nhà khoa học đến từ Trường Y David Geffen, Đại học California, Đại học Johns Hopkins và Trung tâm Y tế New York-Presbyterian Weill Cornell.
Trong đó, họ xác định người phụ nữ này là một ứng viên rất đặc biệt. Bởi cô ấy là một người Mỹ có chủng tộc hỗn hợp, cơ hội để tìm thấy một người hiến tặng tế bào gốc tủy phù hợp là rất thấp, thấp hơn nhiều so với những người đàn ông da trắng Châu Âu khác.
Để giải quyết vấn đề này, họ đã cho cô lựa chọn một nguồn tế bào gốc khác, từ máu cuống rốn trẻ sơ sinh. Cuống rốn trẻ sơ sinh từ lâu đã được coi là một nguồn tế bào gốc tiềm năng, bởi nó chứa các tế bào gốc trẻ hơn tế bào tủy xương rất nhiều, cũng vì vậy, khả năng biệt hóa và thích nghi với cơ thể người nhận cũng tốt hơn.
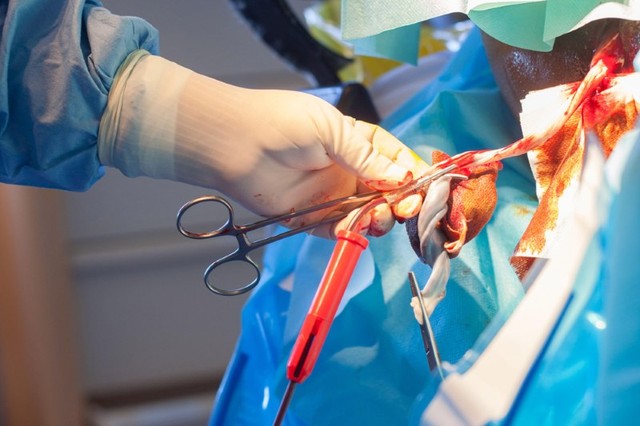
Máu cuống rốn được trích xuất để lấy tế bào gốc đưa vào ngân hàng lưu trữ.
Giả sử trường hợp của nữ "bệnh nhân New York" muốn cấy ghép tế bào gốc tủy, cô ấy sẽ phải tìm một người có kháng nguyên bạch cầu HLA trùng khớp với mình.
Các kháng nguyên bạch cầu HLA chính là thứ tế bào bạch cầu sử dụng để nhận ra tế bào lạ và tấn công chúng, nếu HLA không trùng khớp, cơ thể bệnh nhân sẽ tự động đào thải các tế bào ghép này và các tế bào ghép cũng tấn công cơ thể họ.
Trong trường hợp sử dụng tế bào gốc tủy, "bệnh nhân New York" sẽ cần tìm người hiến tặng có 6/6 chỉ số HLA phù hợp. Điều này phụ thuộc rất nhiều vào di truyền, vì tới 70% người cần tế bào gốc tủy không tìm được ai trong gia đình thỏa mãn tiêu chí HLA như vậy. Với một người có chủng tộc hỗn hợp, điều đó thậm chí gần như không thể.
Nhưng với tế bào máu gốc cuống rốn, các nhà khoa học cho biết sự tương thích HLA chỉ cần đạt mức 4/6 là đủ. Họ cũng đã có sẵn một ngân hàng lưu trữ tế bào cuống rốn từ những đứa trẻ sau khi sinh, nên việc tìm ra nguồn tế bào gốc phù hợp, chứa gen đột biến CCR5 kháng HIV cũng dễ hơn nhiều so với tế bào gốc tủy.
Trong so sánh, để lấy được tế bào gốc tủy, các bác sĩ sẽ phải chọc một chiếc kim lớn vào tận trung tâm xương chậu, xương ức, hộp sọ hoặc cột sống để hút tủy ra. Bởi đây là một thủ thuật phức tạp và gây đau đớn, nhiều người không sẵn sàng hiến tế bào gốc tủy của họ, thư viện các tế bào này vì vậy rất hạn chế.
Nhưng cũng phải nói rằng, mặc dù có nhiều ưu điểm vượt trội, vẫn có một nhược điểm cản trở phương pháp ghép tế bào gốc cuống rốn được dùng để điều trị HIV. Đó là vì các tế bào này phải mất tới 6 tuần mới có thể ổn định và tạo ra đủ tế bào bạch cầu cho người bệnh.
Trong khoảng thời gian đó, bệnh nhân về cơ bản sẽ không có hệ miễn dịch trong cơ thể, nếu họ bị nhiễm trùng, điều đó sẽ trở thành một thảm họa.
Là một người phụ nữ đa sắc tộc, "bệnh nhân New York" chỉ có thể tìm thấy tế bào gốc phù hợp trong ngân hàng máu cuống rốn.
Để giải quyết vấn đề này, các nhà nghiên cứu đã nghĩ ra một chiến lược hai hướng. Thứ nhất, họ sẽ vẫn cấy tế bào gốc cuống rốn cho người phụ nữ nhiễm HIV. Thứ hai, họ sẽ chọn ra thêm một người họ hàng gần cô ấy nhất, lấy các tế bào gốc máu của người này và truyền tạm thời sang cơ thể người phụ nữ.
Điều này sẽ giúp cô có một hệ miễn dịch tạm thời, trước khi các tế bào gốc cuống rốn đủ trưởng thành và tạo ra các tế bào bạch cầu cho cô ấy.
Khoảng thời gian để hệ miễn dịch hoàn tất việc lập trình lại trên cơ thể "bệnh nhân New York" là khoảng 3 tháng. Sau đó, tất cả các xét nghiệm cho thấy toàn bộ tế bào bạch cầu của cô đã được sinh ra từ tế bào gốc cuống rốn được hiến tặng.
Các tế bào này đều mang trên mình thụ thể CCR5 kháng virus HIV. Trong một thí nghiệm, các nhà khoa học đã lấy máu của người phụ nữ rồi cố gắng lây nhiễm các tế bào miễn dịch của nó với virus HIV. Nhưng virus đã không thể xâm nhập được vào các tế bào bạch cầu đó được nữa, chứng tỏ cơ thể người phụ nữ đã được bảo vệ.
Với kết quả kiểm tra này, ở tháng thứ 37 sau thủ thuật truyền tế bào gốc cuống rốn, người phụ nữ đã quyết định ngừng uống thuốc ARV. Hơn 14 tháng sau, các xét nghiệm máu chuyên sâu nhất cũng không hề tìm thấy bất cứ dấu hiệu của virus HIV nào còn tồn tại trong cơ thể nữ bệnh nhân.
Ngay cả các kháng thể HIV cũng đã biến mất – một dấu hiệu cho thấy cô ấy đã được chữa khỏi hoàn toàn.

Nhờ ánh sáng sự kỳ diệu của những tế bào gốc cuống rốn, người phụ nữ bây giờ đã được trao cho một cuộc đời mới.
Nhân rộng liệu pháp điều trị: Để trung bình mỗi tuần đều có bệnh nhân HIV được chữa khỏi
Mặc dù đã được điều trị từ năm 2017, kết quả của nữ "bệnh nhân New York" mới được báo cáo tại Hội nghị thường niên Retroviruses and Opportunistic Infections vừa được tổ chức hồi đầu tuần.
Đại diện nhóm nghiên cứu, bác sĩ JingMei Hsu đến từ Trung tâm Y tế New York-Presbyterian Weill Cornell, người trực tiếp điều trị nữ "bệnh nhân New York", nhấn mạnh một ưu điểm lớn mà phương pháp cấy ghép tế bào gốc cuống rốn làm được:
So với phương pháp cấy tế bào gốc tủy đã chữa khỏi cho hai người đàn ông nhiễm HIV trước đây, cấy tế bào gốc cuống rốn làm giảm đáng kể nguy cơ mắc bệnh ghép vật chủ (GvHD). Như đã nói, bệnh ghép vật chủ xảy ra khi các tế bào bạch cầu sinh ra từ tế bào gốc của người hiến tặng tấn công cơ thể người nhận vì sự không tương thích giữa họ.
Cả hai người đàn ông từng được chữa khỏi HIV trước đây đều phải sống chung với tình trạng nguy hiểm này. Bệnh nhân đầu tiên, Timothy Ray Brown thậm chí còn suýt chết sau ca cấy ghép.
Bệnh nhân thứ hai là Adam Castillejo đã bị sụt tới hơn 30 kg sau thủ thuật, ông bị GvHD làm cho mất thính giác và sau đó chỉ may mắn sống sót qua nhiều đợt nhiễm trùng.
Vì những lý do mà các nhà khoa học còn chưa biết đến, có thể vì cuống rốn chứa các tế bào gốc "nguyên thủy" hơn tủy xương, các tế bào này sẽ dễ thích nghi hơn với cơ thể bệnh nhân.
Nữ "bệnh nhân New York" vì vậy đã không bị bệnh ghép vật chủ hành hạ. Cô ấy thậm chí chỉ phải nằm viện 17 ngày để theo dõi sau khi điều trị, rồi đã được về nhà và sống khỏe mạnh trong suốt thời gian sau đó.

Nhóm các bác sĩ điều trị cho nữ "bệnh nhân New York": Bác sĩ Koen van Besien, Bác sĩ Jingmei Hsu và Bác sĩ Marshall Glesby tại Trung tâm Y tế New York-Presbyterian Weill Cornell.
Tiến sĩ Sharon Lewin, chủ tịch của Hiệp hội AIDS Quốc tế cho biết:"Trước đây người ta nghĩ rằng bệnh ghép vật chủ là một cái giá bắt buộc phải trả để chữa khỏi HIV nhưng kết quả nghiên cứu mới này đã bác bỏ ý tưởng đó".
Cùng với tất cả những ưu điểm từ phương pháp cấy ghép tế bào gốc cuống rốn, bao gồm có sẵn một ngân hàng tế bào gốc lớn, dễ dàng tìm được người hiến tặng phù hợp, thích hợp với các nhóm bệnh nhân đa sắc tộc, thủ thuật đơn giản, không gây đau đớn, và bệnh nhân ít phải hứng chịu bệnh ghép vật chủ, các bác sĩ hi vọng họ có thể nhân rộng được phương pháp điều trị này từ kinh nghiệp học hỏi từ nữ "bệnh nhân New York".
"Chúng tôi ước tính chỉ riêng Hoa Kỳ cũng sẽ có khoảng 50 bệnh nhân mỗi năm có thể được hưởng lợi từ thủ thuật này", Tiến sĩ Yvonne J. Bryson, một chuyên gia bệnh truyền nhiễm tại Trường Y David Geffen, Đại học California LosAngeles cho biết.
Điều đó có nghĩa là trung bình cứ một tuần, các bác sĩ có thể chữa khỏi cho một bệnh nhân HIV. Tất nhiên, để có thể được lựa chọn, họ vẫn phải là những bệnh nhân đang phải chịu thêm một bệnh ung thư máu và đối mặt với những cánh cửa sinh tử trước mặt.
Phương pháp điều trị này chưa thể được áp dụng đại trà cho gần 40 triệu bệnh nhân HIV trên toàn thế giới, nhưng đối với một nhóm nhỏ những bệnh nhân vừa mắc HIV vừa mắc ung thư máu, đây sẽ là một khe cửa hẹp mở ra rất nhiều hi vọng. Họ có thể sẽ có được một cuộc đời mới, sau những tháng ngày bị bóng tối của bệnh tật che khuất – từ bây giờ - nhờ ánh sáng kỳ diệu của những tế bào gốc cuống rốn.
Tham khảo Sciencealert, Nbcnews , Nytimes
